Comprendiendo el Síndrome de Marfan
El síndrome de Marfan es un trastorno genético que impacta el tejido conectivo del cuerpo. Este tejido funciona como un "pegamento" estructural, proporcionando fortaleza y elasticidad a los órganos, vasos sanguíneos, huesos y articulaciones. La condición es causada por una mutación en el gen FBN1, que es responsable de producir fibrilina-1, una proteína crucial para un tejido conectivo sano. Debido a que este tejido está presente en todo el cuerpo, el síndrome de Marfan puede afectar múltiples sistemas, siendo los impactos más significativos observados en el corazón, el esqueleto y los ojos.
Los signos físicos del síndrome de Marfan a menudo se vuelven más evidentes con la edad. Las características esqueléticas comunes incluyen una complexión alta y delgada con brazos, piernas y dedos inusualmente largos (aracnodactilia). Otros indicadores pueden ser una columna vertebral curvada (escoliosis), articulaciones altamente flexibles, y un pecho que se hunde hacia adentro (pectus excavatum) o protruye hacia afuera (pectus carinatum). Si bien el monitoreo cardiovascular es el aspecto más crítico de la gestión de la condición, los efectos sobre la visión son a menudo uno de los signos más tempranos y distintivos, lo que provoca el diagnóstico y requiere una atención especializada durante toda la vida.
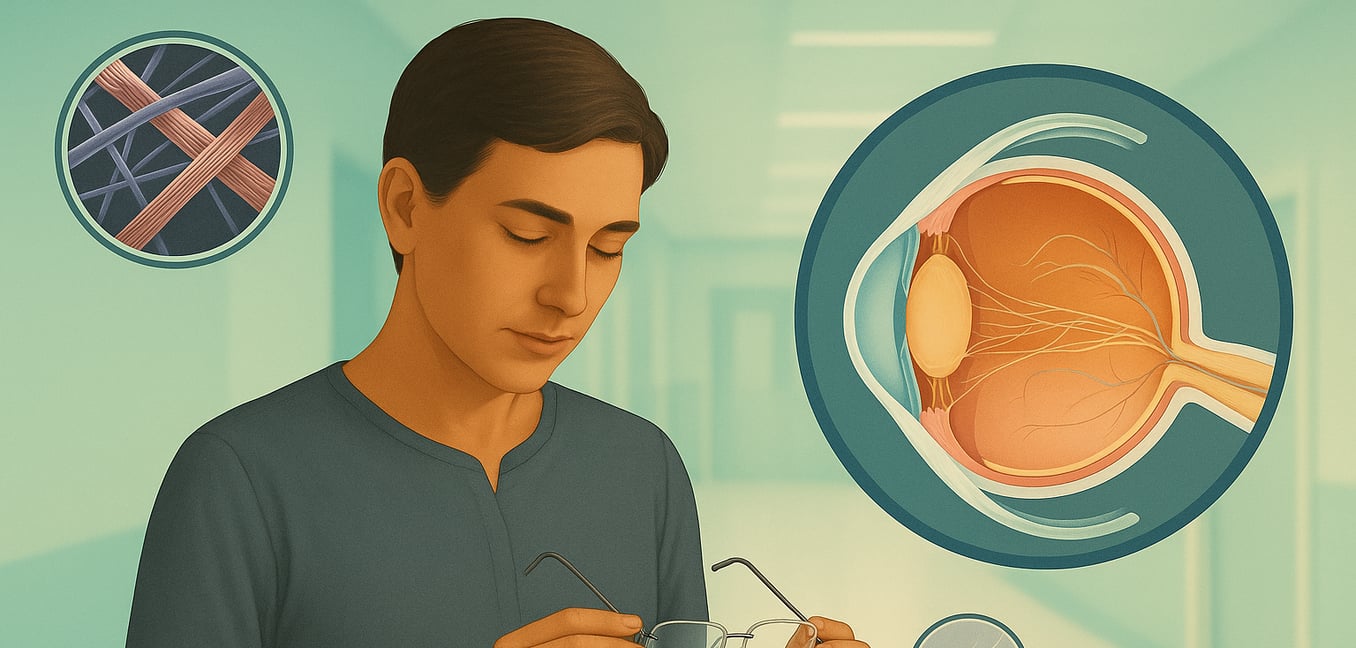
Cómo el Síndrome de Marfan Afecta Directamente las Estructuras Oculares
El ojo es un órgano complejo que depende del tejido conectivo fuerte y flexible para mantener su forma y función precisa. El defecto genético en la fibrilina-1 debilita estos componentes esenciales, llevando a una gama de problemas de visión predecibles y serios.
Lente Dislocada (Ectopia Lentis)
Uno de los signos distintivos del síndrome de Marfan es la ectopia lentis, o una lente dislocada. La lente natural del ojo se mantiene en su lugar mediante una red de fibras pequeñas llamadas zonulas ciliares. Estas zonulas, ricas en fibrilina-1, se debilitan y estiran en el síndrome de Marfan, causando que la lente se desplace de su posición central. Este desplazamiento puede variar desde un ligero tambaleo hasta una dislocación completa.
Esta inestabilidad interrumpe severamente la capacidad del ojo para enfocar la luz, lo que lleva a problemas de visión significativos. Los efectos comunes incluyen miopía severa y altos grados de astigmatismo, lo que resulta en visión borrosa o distorsionada. Si el borde de la lente desplazada se desplaza hacia el campo de visión, puede causar visión doble en un solo ojo, una condición conocida como diplopía monocular. En los niños, el mal enfoque causado por la ectopia lentis puede llevar a la ambliopía ("ojo vago") si no se aborda de inmediato.
Una lente severamente dislocada también puede causar problemas médicos urgentes. Si se desplaza hacia adelante, puede bloquear el drenaje de fluidos y desencadenar un aumento repentino y doloroso en la presión ocular (glaucoma agudo). Si se cae hacia atrás, puede causar inflamación crónica o tirar de la retina, aumentando el riesgo de desgarros o desprendimientos.
Cambios en la Forma y Foco del Ojo
Más allá del dramático problema de una lente dislocada, el síndrome de Marfan altera la forma fundamental del ojo, lo que lleva a errores refractivos significativos. Los más comunes son la miopía alta y el astigmatismo.
La miopía en el síndrome de Marfan es típicamente causada por el crecimiento del globo ocular más largo de lo normal de adelante hacia atrás, una condición llamada aumento de la longitud axial. La esclera, la pared exterior blanca del ojo, es más débil debido a un tejido conectivo defectuoso. Como un globo sobreinflado, la presión interna del ojo puede hacer que la esclera se estire con el tiempo. Esta elongación significa que la luz se enfoca delante de la retina en lugar de directamente sobre ella, haciendo que los objetos distantes aparezcan borrosos.
El astigmatismo, que causa visión distorsionada a todas las distancias, también es muy común y a menudo complejo. Ocurre cuando las superficies de enfoque del ojo no son perfectamente redondas. En el síndrome de Marfan, esto puede ser causado por dos factores: la córnea (la superficie frontal transparente) a menudo es más plana y más delgada de lo normal, y la lente misma puede estar inclinada o tener una forma irregular debido a las débiles zonulas que la sostienen en su lugar. Esta combinación crea un error refractivo complejo que puede ser difícil de corregir completamente con gafas estándar.
Aumento del Riesgo de Otras Condiciones Serias
Las debilidades estructurales causadas por el síndrome de Marfan también colocan a los individuos en un riesgo mucho mayor de otras condiciones oculares serias, a menudo a una edad más joven que la población general.
El glaucoma de inicio temprano es una gran preocupación. El glaucoma daña el nervio óptico, típicamente debido a una alta presión dentro del ojo, y puede causar pérdida permanente de visión periférica. Además del riesgo de glaucoma agudo por una lente dislocada, las personas con síndrome de Marfan son más susceptibles al glaucoma de ángulo abierto, donde los canales de drenaje del ojo se vuelven menos eficientes con el tiempo, posiblemente debido a las mismas anomalías en el tejido conectivo.
Las cataratas prematuras también son comunes, a veces desarrollándose tan pronto como en los 40 o 50 años de una persona. Una catarata es una opacificación de la lente naturalmente clara del ojo, lo que hace que la visión aparezca nublada o tenue. Se piensa que este inicio temprano está relacionado con el estrés mecánico crónico ejercido sobre la lente por las débiles zonulas.
Finalmente, el desprendimiento de retina es una emergencia médica que plantea una amenaza significativa. La elongación del globo ocular en la miopía alta hace que la retina—el tejido sensible a la luz en la parte posterior del ojo—sea más delgada y más frágil, aumentando la probabilidad de desgarros o desprendimientos.
Manejo y la Importancia del Cuidado Ocular
Manejar el impacto visual del síndrome de Marfan requiere atención oftalmológica proactiva y especializada. Debido a que las estructuras oculares son inherentemente frágiles, el monitoreo regular es esencial para detectar cambios tempranamente y prevenir la pérdida irreversible de visión. Exámenes oculares anuales comprensivos son una piedra angular del cuidado.
Para muchos, la visión puede ser manejada efectivamente con soluciones no quirúrgicas. Gafas especializadas o lentes de contacto personalizadas son a menudo necesarias para corregir los altos grados de miopía y astigmatismo complejo asociados con la condición.
Cuando las lentes correctivas ya no son suficientes o cuando surgen complicaciones, se vuelve necesaria la cirugía. Para una lente significativamente dislocada o una catarata progresiva, el procedimiento implica remover la lente natural inestable y reemplazarla con una lente intraocular (IOL) segura y artificial. Esta es una cirugía compleja que puede requerir dispositivos especiales, como anillos de tensión capsular o suturas, para fijar firmemente la nueva lente en su lugar. Otros procedimientos, como tratamientos con láser o cirugía para crear nuevos caminos de drenaje, pueden ser necesarios para controlar el glaucoma. Debido a la fragilidad del tejido subyacente, cualquier cirugía ocular en una persona con síndrome de Marfan requiere una planificación cuidadosa por parte de un cirujano experimentado.