
Per molte famiglie nella nostra comunità, il viaggio con una malattia ultra-rara inizia con un punto interrogativo. È un percorso che spesso comporta una lunga e frustrante ricerca di risposte—un “odissea diagnostica”—e porta a una vita di gestione di sintomi complessi senza una terapia che affronti la radice del problema. Sappiamo che questo viaggio può essere incredibilmente difficile e vogliamo che tu sappia che su questo cammino non sei solo.
Oggi vogliamo accompagnarti attraverso una storia di incredibile progresso scientifico che porta un nuovo capitolo di speranza per una di queste condizioni: la sindrome WHIM.
Questo è un'immersione profonda nella scienza, nelle sfide e nei progressi straordinari che hanno portato alla prima terapia mai progettata specificamente per questo raro disturbo. Crediamo che comprendendo il viaggio dalla scoperta al trattamento, possiamo avere conversazioni più informate, fare domande migliori e andare avanti insieme con un senso più chiaro di ciò che il futuro riserva per le nostre comunità.
Che cos'è la sindrome WHIM? Una storia in un acronimo
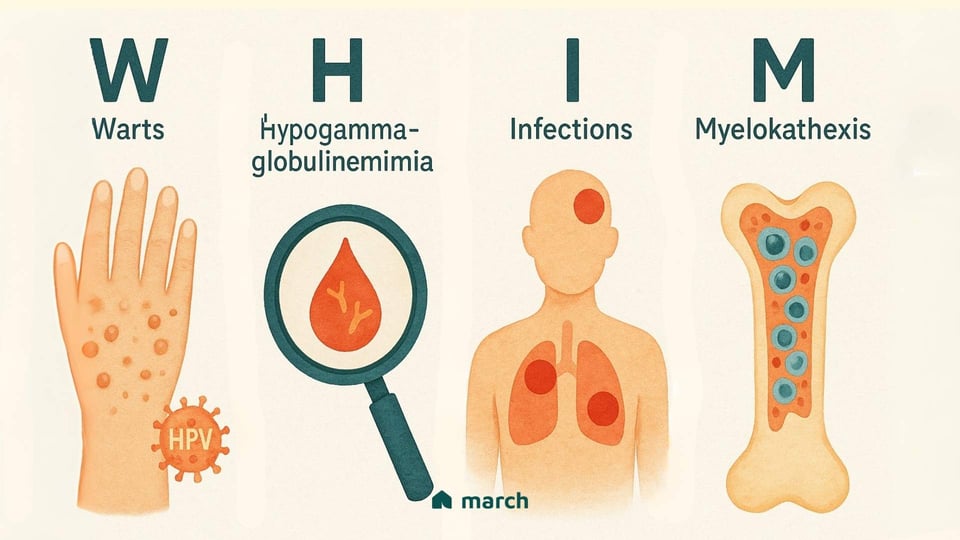
La sindrome WHIM è un'immunodeficienza primaria genetica estremamente rara, e il suo nome è un acronimo che racconta la storia delle sue principali caratteristiche:[1]
Verruche: I pazienti spesso sperimentano verruche severe, persistenti e diffuse causate da una suscettibilità insolita al papillomavirus umano (HPV).
Ipogammaglobulinemia: Questo significa avere bassi livelli di immunoglobuline (anticorpi) nel sangue, che sono gli strumenti essenziali del corpo per combattere batteri e altri germi.
Infezioni: La combinazione delle sfide del sistema immunitario porta a infezioni batteriche ricorrenti e spesso gravi, come polmonite, sinusite e infezioni cutanee.
Mielokatessia: Questo è il termine scientifico per la caratteristica insolita e definitoria della sindrome WHIM. Descrive una situazione in cui i principali globuli bianchi combattenti delle infezioni del corpo, in particolare i neutrofili, vengono "intrappolati" nel midollo osseo e non possono uscire nel flusso sanguigno per svolgere il loro lavoro.[2]
Immagina che i migliori soldati del tuo corpo siano tutti addestrati e pronti per la battaglia, ma siano bloccati dietro una porta chiusa nella caserma, incapaci di arrivare in prima linea.[3] Questo è il problema centrale della sindrome WHIM. Il midollo osseo è pieno di cellule immunitarie sane e mature, ma il resto del corpo rimane vulnerabile.
La radice della sfida: un "campanello" iperattivo nel sistema immunitario
Quindi, cosa tiene quella porta chiusa? Per decenni, questo è stato un mistero. Ma nel 2003, i ricercatori hanno fatto una scoperta rivoluzionaria: la sindrome WHIM è causata da una mutazione in un singolo gene chiamato CXCR4.[4]
Questo gene fornisce le istruzioni per un recettore che agisce come un “campanello” cellulare. Si trova sulla superficie dei globuli bianchi e il suo lavoro principale è ricevere un segnale da una molecola chiamata CXCL12. Questo segnale indica essenzialmente ai globuli bianchi di rimanere all'interno dell'ambiente sicuro e nutritivo del midollo osseo.[5]
In una persona sana, questo campanello suona, la cellula riceve il messaggio "rimanere", e poi il campanello si spegne rapidamente. Questo consente alle cellule di lasciare il midollo osseo quando sono chiamate in azione per combattere un'infezione.
Nella sindrome WHIM, la mutazione causa un “gain-of-function.” Questo significa che il campanello CXCR4 è iperattivo—è essenzialmente bloccato nella posizione “accesa”.[6] Invia costantemente segnali affinché le cellule rimangano dove sono, anche quando non c'è alcun segnale attivo che lo dice.
Questa è la causa diretta della mielokatessia. Il costante segnale "rimanere" del difettoso recettore CXCR4 è ciò che blocca la porta, intrappolando i neutrofili maturi e i linfociti nel midollo osseo. Lì, alla fine invecchiano e muoiono senza mai raggiungere le parti del corpo che hanno disperatamente bisogno di loro. Questo singolo errore genetico è ciò che porta ai bassi conteggi di globuli bianchi (neutropenia e linfopenia) che causano le infezioni ricorrenti e altri sintomi della sindrome WHIM.
Il viaggio verso una soluzione: dalla gestione dei sintomi al targeting della causa
Per decenni, gestire la sindrome WHIM significava trattare le conseguenze della porta bloccata, non il lucchetto stesso. Questa cura di supporto è stata, e continua ad essere, un'importante via di salvezza per i pazienti.
Le iniezioni di Fattore stimolante le colonie di granulociti (G-CSF) possono aiutare a spingere più neutrofili fuori dal midollo osseo, ma questo trattamento non affronta il problema sottostante con altre cellule immunitarie e può comportare rischi a lungo termine.[1]
Le infusioni di immunoglobuline (IVIG) possono fornire al corpo anticorpi “presi in prestito” per aiutare a combattere le infezioni, ma questa è una soluzione temporanea che richiede infusioni pesanti per tutta la vita.
Questi sono strumenti incredibilmente importanti, ma sono “soluzioni temporanee.” Non risolvono il campanello difettoso. La comunità ha a lungo bisogno di una terapia che possa affrontare direttamente la causa genetica radice della malattia.
Un momento storico: l'arrivo di Mavorixafor (XOLREMDI®)
Dopo anni di ricerca dedicata, è arrivato un momento storico. Nell'aprile 2024, la FDA degli Stati Uniti ha approvato mavorixafor (nome commerciale XOLREMDI®), la prima e unica terapia progettata specificamente per affrontare il meccanismo sottostante della sindrome WHIM per pazienti di età pari o superiore a 12 anni.[7]
Torniamo alla nostra analogia. Se il problema è un campanello iperattivo, mavorixafor funziona coprendolo temporaneamente.
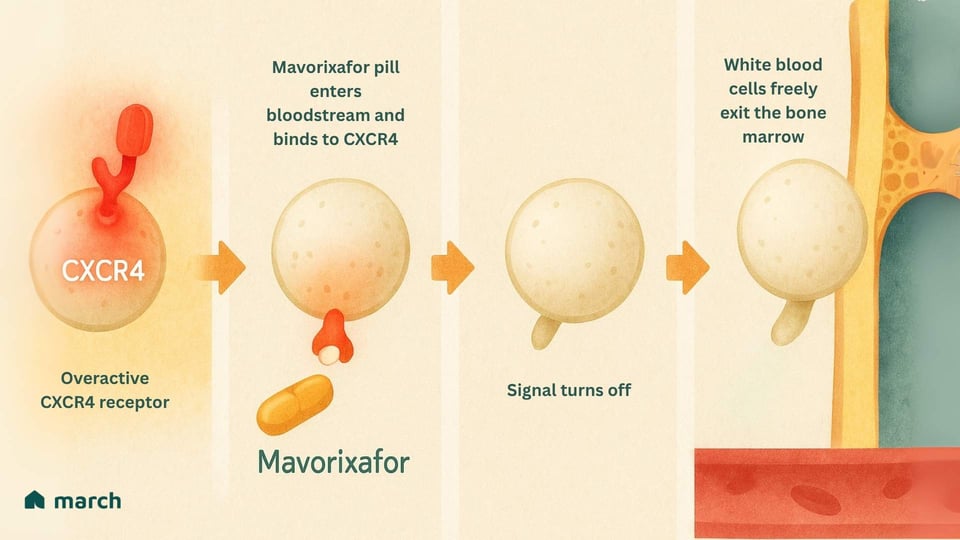
Mavorixafor è un farmaco orale che è un antagonista CXCR4. Questo significa che si lega al recettore CXCR4 e lo blocca, impedendogli di inviare costantemente il suo segnale "rimanere".[8]
Interrompendo questo segnale, essenzialmente “sblocca la porta.” I neutrofili e i linfociti intrappolati vengono finalmente rilasciati dal midollo osseo e possono entrare nel flusso sanguigno per pattugliare le infezioni e proteggere il corpo.[7]
I risultati del trial clinico di fase 3 cruciale sono stati una fonte di profonda speranza per la comunità. I pazienti che assumevano mavorixafor hanno mostrato:[9]
Un aumento statisticamente significativo della quantità di tempo in cui i loro conteggi di neutrofili e linfociti erano superiori ai livelli necessari per combattere le infezioni.
In modo molto potente, una riduzione del 60% nel tasso di infezioni gravi rispetto a coloro che assumevano un placebo.
Questo rappresenta un enorme passo avanti—un cambiamento da gestire semplicemente le conseguenze della malattia a intervenire attivamente alla sua fonte.
Marciare avanti insieme: speranza, realismo e il viaggio che ci aspetta
L'approvazione di una terapia mirata per una malattia ultra-rara è una vittoria per l'intera comunità delle malattie rare. È una testimonianza della resilienza dei pazienti e delle famiglie che partecipano a trial clinici, e della dedizione dei ricercatori e degli avvocati che promuovono il progresso.
Allo stesso tempo, come comunità, percorriamo questo cammino con sia speranza che onestà. Questo è un grande passo, ma non è la fine del viaggio. Nel suo trial principale, la terapia non ha mostrato un miglioramento significativo nel carico di verruche, e la approvazione è attualmente per pazienti di età pari o superiore a 12 anni, evidenziando un bisogno continuo di ricerca nei bambini più piccoli.[9,10] Mavorixafor è una terapia di gestione giornaliera e lifelong, non una cura única, e richiede un'aderenza attenta.
Questo è ciò che sembra il progresso: è un passo dedicato e significativo che può ridurre significativamente il carico delle infezioni e trasformare il modo in cui una malattia è gestita. E ispira la prossima ondata di innovazione. La straordinaria storia di una paziente che è stata curata spontaneamente dalla sindrome WHIM quando un incidente genetico ha cancellato il suo gene CXCR4 difettoso ha fornito una prova naturale di concetto per una potenziale cura, stimolando la ricerca su terapie geniche che potrebbero un giorno replicare quel risultato intenzionalmente.[11]
Mentre osserviamo questi nuovi confini della medicina svilupparsi, siamo impegnati a fornirti informazioni chiare e affidabili. Celebremo i progressi e saremo onesti sulle sfide che rimangono. Continueremo a costruire una comunità dove possiamo imparare, condividere e sostenerci reciprocamente. I tuoi approfondimenti, le tue esperienze e la tua speranza sono ciò che alimenta questa marcia in avanti. In questo viaggio di scoperta, non sei solo.
Per una rapida panoramica di un altro progresso scientifico, ascolta il nostro ultimo episodio del podcast, che approfondisce la storia e la scienza dietro i nuovi trattamenti di editing genetico.
Fonti
[1] National Organization for Rare Disorders (NORD). (n.d.). Sindrome WHIM.
[2] Zuelzer, W. W. (1964). "Mielokatessia"—una nuova forma di granulocitopenia cronica. New England Journal of Medicine.
[3] Dale, D. C., et al. (2020). L'antagonista CXCR4 mavorixafor nei pazienti con sindrome WHIM. Blood.
[4] Hernandez, P. A., et al. (2003). Le mutazioni nel gene del recettore delle chemokine CXCR4 sono associate alla sindrome WHIM, una malattia da immunodeficienza combinata. Nature Genetics.
[5] X4 Pharmaceuticals. (2024). Informazioni sul farmaco XOLREMDI (mavorixafor).
[6] Balabanian, K., et al. (2005). I sindromi WHIM con diversi anomali genetici sono dovuti a un'alterata desensibilizzazione e internalizzazione del CXCR4. Blood.
[7] Badalato, R., et al. (2024). Mavorixafor per il trattamento della sindrome WHIM: uno studio di fase 3, randomizzato, controllato con placebo. The Lancet.
[8] McDermott, D. H., et al. (2019). L'antagonista CXCR4 plerixafor corregge la panleucopenia e previene le infezioni batteriche nella sindrome WHIM. Blood.
[9] X4 Pharmaceuticals. (29 aprile 2024). X4 Pharmaceuticals annuncia l'approvazione della FDA degli Stati Uniti per XOLREMDI™ (mavorixafor). [Comunicato stampa].
[10] U.S. Food & Drug Administration (FDA). (2024). Approvazioni di nuovi farmaci per il 2024.
[11] McDermott, D. H., et al. (2015). Cura cromotipica della sindrome WHIM. Cell.










Sadaf boostan
•3 mesi, 4 settimane fa
Grande
Report Comment
You are about to report:
Sadaf boostan
sadaf sadaf
•3 mesi fa
Fantastico
Report Comment
You are about to report:
sadaf sadaf