Comprendere la sindrome di Marfan
La sindrome di Marfan è un disturbo genetico che colpisce il tessuto connettivo del corpo. Questo tessuto funge da "colla" strutturale, fornendo forza ed elasticità agli organi, vasi sanguigni, ossa e articolazioni. La condizione è causata da una mutazione nel gene FBN1, responsabile della produzione della fibrillina-1, una proteina cruciale per un tessuto connettivo sano. Poiché questo tessuto è presente in tutto il corpo, la sindrome di Marfan può influenzare più sistemi, con gli impatti più significativi visti nel cuore, nello scheletro e negli occhi.
I segni fisici della sindrome di Marfan diventano spesso più evidenti con l'età. Le caratteristiche scheletriche comuni includono una corporatura alta e snella con braccia, gambe e dita insolitamente lunghe (arachnodattilia). Altri indicatori possono essere una colonna vertebrale curva (scoliosi), articolazioni altamente flessibili e un torace che o si affossa verso l'interno (pectus excavatum) o sporge verso l'esterno (pectus carinatum). Sebbene il monitoraggio cardiovascolare sia l'aspetto più critico nella gestione della condizione, gli effetti sulla vista sono spesso tra i primi e più distinti segni, portando a diagnosi e richiedendo cure specializzate a lungo termine.
Come la sindrome di Marfan colpisce direttamente le strutture oculari
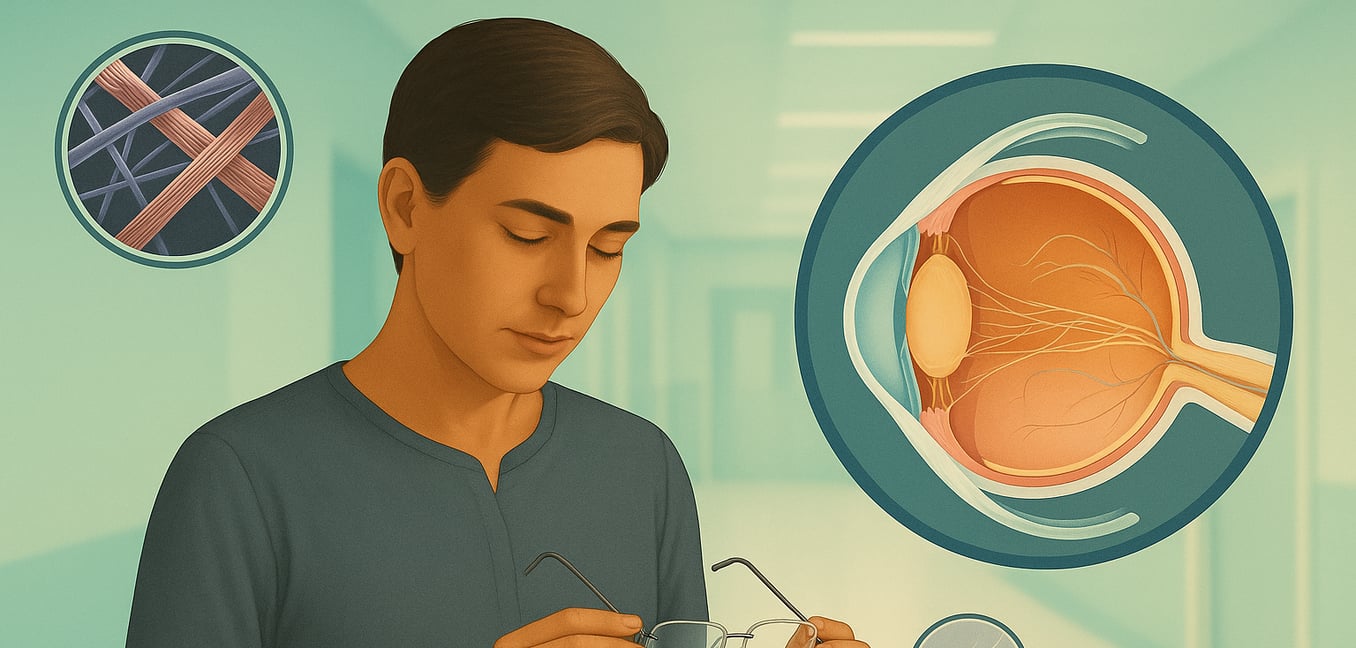
L'occhio è un organo complesso che dipende da tessuti connettivi forti ed elastici per mantenere la sua forma e funzione precise. Il difetto genetico nella fibrillina-1 indebolisce questi componenti essenziali, portando a una gamma di problemi visivi prevedibili e gravi.
Lente dislocata (Ectopia Lentis)
Uno dei segni distintivi della sindrome di Marfan è l'ectopia lentis, o una lente dislocata. La lente naturale dell'occhio è mantenuta in posizione da una rete di piccole fibre chiamate zonule ciliarie. Queste zonule, ricche di fibrillina-1, diventano deboli ed estese nella sindrome di Marfan, causando lo spostamento della lente dalla sua posizione centrale. Questo spostamento può variare da una leggera oscillazione a una completa dislocazione.
Questa instabilità interrompe gravemente la capacità dell'occhio di mettere a fuoco la luce, portando a problemi visivi significativi. Gli effetti comuni includono miopia severa e alti gradi di astigmatismo, risultando in visione offuscata o distorta. Se il bordo della lente spostata si allontana dalla linea di vista, può causare visione doppia in un solo occhio, una condizione nota come diplopia monoculare. Nei bambini, la scarsa messa a fuoco causata da ectopia lentis può portare ad ambliopia ("occhio pigro") se non affrontata tempestivamente.
Una lente gravemente dislocata può anche causare problemi medici urgenti. Se si muove in avanti, può bloccare il drenaggio dei fluidi e innescare un improvviso e doloroso aumento della pressione oculare (glaucoma acuto). Se si sposta all'indietro, può causare infiammazione cronica o tirare sulla retina, aumentando il rischio di strappi o distacco.
Cambiamenti nella forma e messa a fuoco dell'occhio
Oltre al drammatico problema di una lente dislocata, la sindrome di Marfan altera la forma fondamentale dell'occhio, portando a significativi errori rifrattivi. I più comuni sono alta miopia e astigmatismo.
La miopia nella sindrome di Marfan è tipicamente causata dall'accrescimento dell'occhio più a lungo del normale da fronte a retro, una condizione chiamata aumento della lunghezza assiale. La sclera, il muro esterno bianco dell'occhio, è più debole a causa di tessuto connettivo difettoso. Come un pallone sgonfiato, la pressione interna dell'occhio può far sì che la sclera si estenda nel tempo. Questa elongazione significa che la luce si concentra davanti alla retina invece che direttamente su di essa, rendendo gli oggetti distanti apparsi sfocati.
L'astigmatismo, che causa visione distorta a tutte le distanze, è anche molto comune e spesso complesso. Si verifica quando le superfici di messa a fuoco dell'occhio non sono perfettamente rotonde. Nella sindrome di Marfan, questo può essere causato da due fattori: la cornea (la superficie frontale trasparente) è spesso più piatta e più sottile del normale, e la lente stessa può essere inclinata o di forma irregolare a causa delle zonule deboli che la tengono in posizione. Questa combinazione crea un errore rifrattivo complesso che può essere difficile da correggere completamente con occhiali standard.
Maggiore rischio per altre condizioni gravi
Le debolezze strutturali causate dalla sindrome di Marfan pongono anche gli individui a un rischio molto più elevato per altre condizioni oculari gravi, spesso a un'età più giovane rispetto alla popolazione generale.
Il glaucoma a esordio precoce è una preoccupazione principale. Il glaucoma danneggia il nervo ottico, tipicamente a causa di alta pressione all'interno dell'occhio, e può causare una perdita permanente della visione periferica. Oltre al rischio di glaucoma acuto da lente dislocata, le persone con sindrome di Marfan sono più suscettibili al glaucoma ad angolo aperto, dove i canali di drenaggio dell'occhio diventano meno efficienti nel tempo, possibilmente a causa delle stesse anomalie del tessuto connettivo.
Le cataratte premature sono anche comuni, talvolta sviluppandosi già negli anni '40 o '50 di una persona. Una cataratta è l'opacizzazione della lente naturalmente chiara dell'occhio, che fa apparire la vista nebbiosa o opaca. Si pensa che questo esordio precoce sia correlato allo stress meccanico cronico esercitato sulla lente da parte di zonule deboli.
Infine, il distacco della retina è un'emergenza medica che rappresenta una minaccia significativa. L'allungamento dell'occhio nella miopia severa rende la retina—il tessuto sensibile alla luce nella parte posteriore dell'occhio—più sottile e fragile, aumentando la probabilità di strappi o distacco.
Gestione e importanza delle cure oculistiche
Gestire l'impatto visivo della sindrome di Marfan richiede cure oftalmologiche proattive e specializzate. Poiché le strutture oculari sono intrinsecamente fragili, un monitoraggio regolare è essenziale per rilevare i cambiamenti precocemente e prevenire la perdita della visione irreversibile. Esami oculistici annuali completi sono un pilastro delle cure.
Per molti, la vista può essere gestita efficacemente con soluzioni non chirurgiche. Occhiali specializzati o lenti a contatto personalizzate sono spesso necessari per correggere i gradi elevati di miopia e astigmatismo complesso associati alla condizione.
Quando le lenti correttive non sono più sufficienti o quando sorgono complicazioni, la chirurgia diventa necessaria. Per una lente significativamente dislocata o una cataratta in progressione, la procedura prevede la rimozione della lente naturale instabile e la sostituzione con una lente intraoculare artificiale sicura (IOL). Questo è un intervento complesso che può richiedere dispositivi speciali, come anelli di tensione capsulare o suture, per fissare saldamente la nuova lente in posizione. Altre procedure, come trattamenti laser o chirurgia per creare nuovi canali di drenaggio, potrebbero essere necessarie per controllare il glaucoma. A causa della fragilità del tessuto sottostante, qualsiasi intervento oculare su una persona con sindrome di Marfan richiede una pianificazione accurata da parte di un chirurgo esperto.