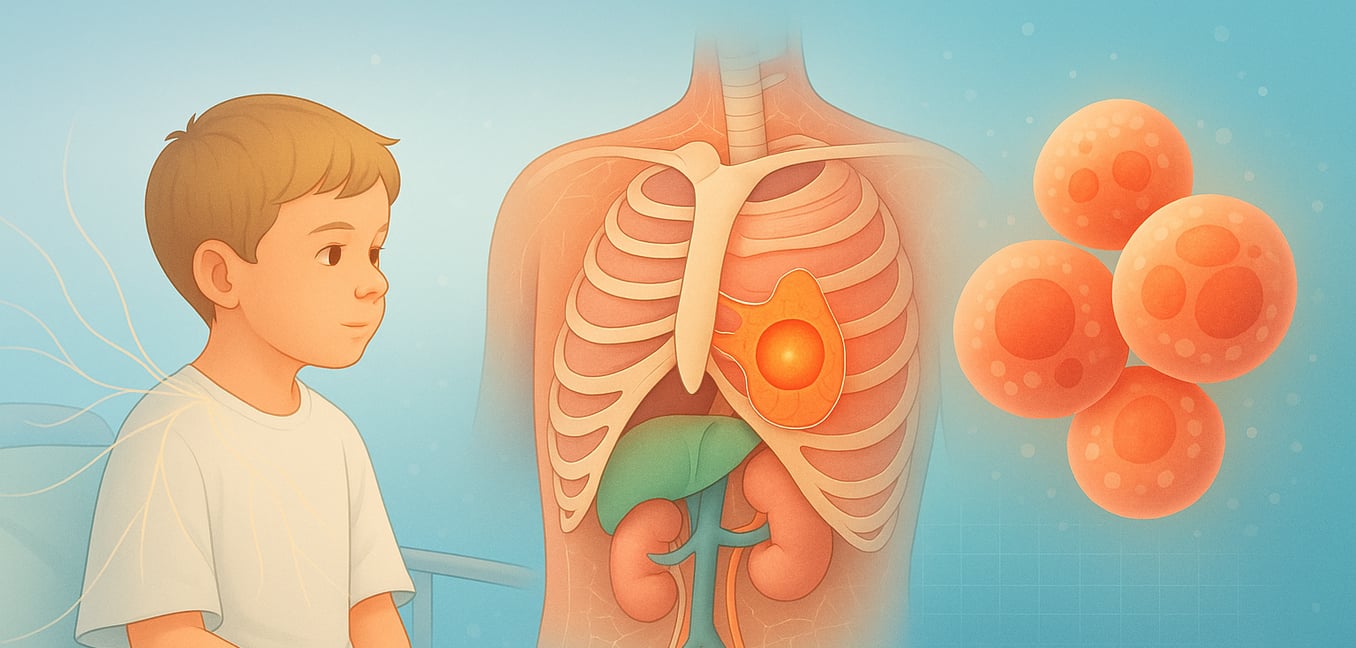
神経芽腫とは何ですか?
神経芽腫は、神経芽細胞と呼ばれる非常に早期の神経細胞の形態から始まる珍しい小児癌です。これらの未熟な細胞は胎児の発達の正常な一部ですが、神経芽腫では適切に成熟することができません。代わりに、制御不能に増殖し、固形腫瘍を形成します。この癌は、自然に消えることから、積極的に拡散することまで、さまざまな挙動が知られています。
初期神経細胞における起源
この癌は、胎内での赤ちゃんの発達から残った神経芽細胞に由来します。通常、これらの細胞は自律神経系に成熟する運命にあります—体の「闘争か逃走か」の反応を管理するネットワークで、心拍数、血圧、消化などの機能を制御します。神経芽腫では、発達的エラーがこの成熟を妨げ、細胞が腫瘍に成長してしまいます。
一般的な腫瘍の場所
神経芽細胞が自律神経系の一部であるため、腫瘍はこのネットワークのどこにでも発生する可能性があります。最も一般的な部位は副腎で、これは腎臓の上にある小さな腺です。しかし、腫瘍は首、胸部、腹部、または骨盤の脊椎に沿った神経組織にも形成されることがあります。腫瘍の位置は、子供が経験する特定の兆候や症状を決定することがよくあります。
独特に予測不可能な癌
神経芽腫は、その多様な挙動が注目されます。ある乳児では、腫瘍が無害な組織に成熟したり、治療なしで消失したりすることがある「自然回帰」と呼ばれるプロセスが見られます。他の子供では、疾患が非常に攻撃的になり、急速に成長し、骨髄、骨、肝臓、皮膚など他の部位に広がることがあります。この予測不可能性は、医師が最適な治療法を決定する上での重要な課題です。
神経芽腫のステージ分け
神経芽腫が診断されると、医師は癌の程度—腫瘍がどれくらい大きいか、そしてそれが広がっているかどうかを判断するためにステージ分けを行います。ステージ分けは、医療チームが最も効果的な治療計画を作成するための地図を提供する重要なステップです。神経芽腫のステージ分けには、2つの主要なシステムが使用されます。
国際神経芽腫ステージ分けシステム(INSS)
INSSは、手術が行われた後に腫瘍を分類します。そのステージは、手術でどれくらいの腫瘍が取り除かれたか、またそれが体の中線(体を左右に分ける想像上の線)を越えたかどうかに基づいています。最終的なINSSのステージは、初回の手術の結果によって確認されるため、手術後にのみ確定されます。
国際神経芽腫リスクグループステージ分けシステム(INRGSS)
より現代的なアプローチであるINRGSSは、治療が始まる前に癌をステージ分けし、CTやMRIスキャンなどの画像検査を使用します。このシステムは、主要な血管の周りに腫瘍が巻き付いているか、近くの臓器に侵入している兆候を示す「画像で定義されたリスク要因」(IDRF)を探します。この治療前のステージ分けは、医師が手術リスクを事前に予測し、腫瘍を縮小するためにまず化学療法が必要かどうかを決定するのに役立ちます。これによって、将来の手術がより安全で効果的になります。
INSSのステージの説明
INSSのステージは、手術所見に基づいて腫瘍の範囲の詳細な画像を提供します。
ステージ1
これは最も有利なステージです。これは、手術中に完全に取り除かれた局所腫瘍を説明します。ステージ1に分類されるためには、医師が癌細胞が残っていないことを確認し、近くのリンパ節が癌がないことを確認する必要があります。ステージ1の神経芽腫を持つ子供は、優れた予後を持ち、追加の治療を必要としない場合があります。
ステージ2Aおよび2B
このステージは局所腫瘍を説明しますが、手術だけでは完全に取り除けなかったものです。
- ステージ2A: 腫瘍は完全には取り除かれていませんが、近くのリンパ節には癌がありません。
- ステージ2B: 腫瘍は完全には取り除かれておらず、同じ側のリンパ節でも癌細胞が見つかりました。ステージ2の治療は、残りの癌細胞を排除するために化学療法が含まれることが多いです。
ステージ3
このステージは、完全には取り除けなかった大きな腫瘍が体の中線を越えて成長したことを示します。たとえば、左腎臓近くに起こった腫瘍が右側にも広がる場合があります。他の場合では、主要な腫瘍が一方にあるが、対側のリンパ節に癌が見つかることがあります。ステージ3の治療は通常、手術を試みる前に腫瘍を縮小するために化学療法から始まります。
ステージ4
ステージ4は、癌が遠くの部位に転移したり、広がったことを意味します。一般的な転移の部位には遠隔リンパ節、骨、骨髄、肝臓、および皮膚があります。病気が広範囲にわたるため、治療は全身的でなければならず、体全体の癌細胞をターゲットにします。これには、高用量化学療法、手術、放射線治療、および免疫療法の集中的な複合療法が含まれます。
ステージ4S(特別)
このユニークなカテゴリーは、18か月未満の乳児にのみ適用されます。これらの赤ちゃんは小さな局所的主要腫瘍を持っています(ステージ1または2に似ています)が、癌は肝臓、皮膚、または少量の骨髄にも広がっています。転移性であるにもかかわらず、多くのステージ4S乳児における腫瘍は自然に回帰します—無害な組織に成熟するか、ほとんど治療なしで自分で消えてしまいます。医師はこれらの子供を注意深く監視し、腫瘍が生命を脅かす問題を引き起こす場合にのみ介入します。
ステージを超えて: ステージが患者のリスクグループを決定する方法
腫瘍のステージは、パズルの1つのピースに過ぎません。最良の治療計画を作成するために、医師はステージと子供の年齢、腫瘍の生物学的特徴、遺伝学などを組み合わせます。この全体像が、それぞれの子供をリスクグループ—低、中、高—に分類し、最終的には治療の強度を導くことになります。
低リスクグループ
このグループは最も良好な予後を持っています。通常、ステージ1または2の腫瘍を持つ「有利な生物学」を持つ子供や、ステージ4S疾患の乳児が含まれます。目標は、長期的な副作用を最小限に抑えて、最小限の治療で癌を治すことです。一部の子供にとっては手術だけで十分であり、他の子供は腫瘍が自然に回帰するのを注意深く観察するだけで済む場合もあります。
中間リスクグループ
このカテゴリーには、一般的に大きな局所腫瘍(ステージ3のような)や、いくつかの好ましくない生物学的特徴を持つ子供が含まれます。癌は低リスクグループよりも広範囲にわたり、しかし高リスクグループほど広がっていないか、攻撃的ではありません。治療はより集中的で、通常化学療法と手術の両方を含む治療法により、効果的に治癒を目指しつつ、長期的健康リスクとのバランスを取ることが求められます。
高リスクグループ
このグループは最も治療が難しい癌に直面しています。これは、ステージ4の転移性疾患を持つ18か月以上のほとんどの子供を含みます。さらに、腫瘍が特定の遺伝的変化であるMYCN増幅を持つ患者は、年齢やステージに関係なく自動的に高リスクと分類されます。このグループの治療は、複数の段階にわたる高用量化学療法、手術、放射線、幹細胞移植、および免疫療法を含むため、最も複雑で攻撃的です。