神経芽腫とは何ですか?
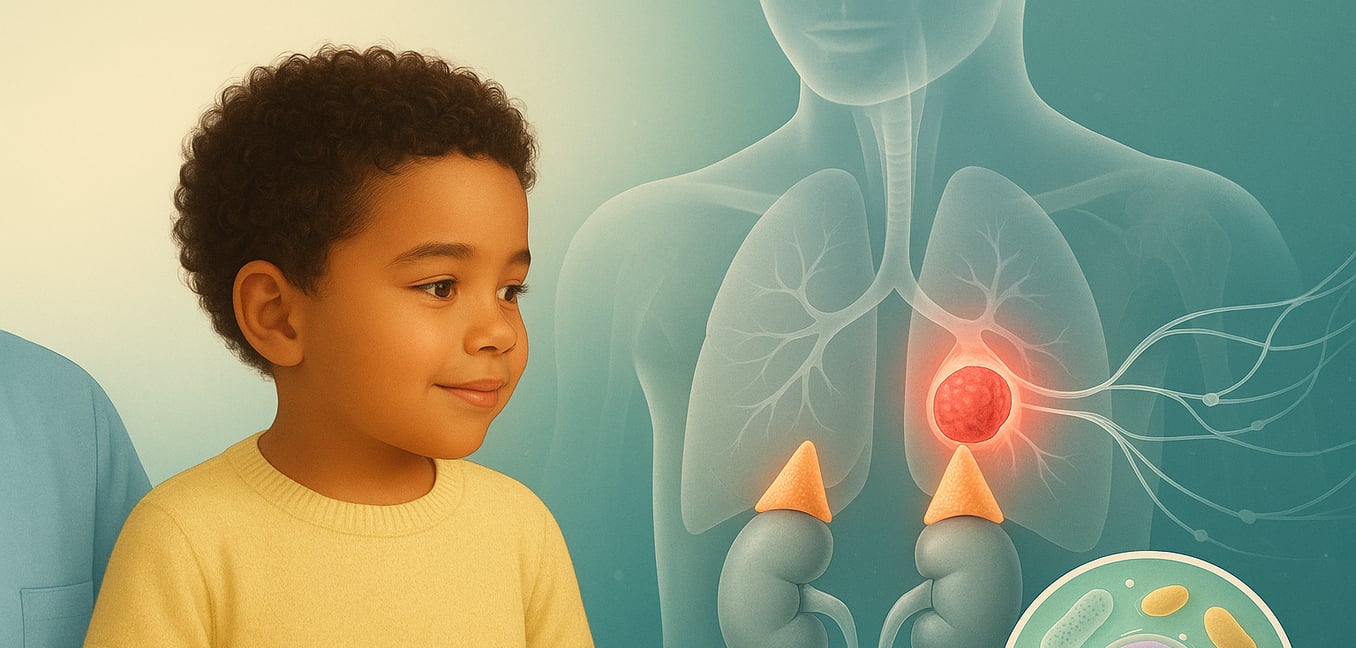
神経芽腫は、神経芽細胞と呼ばれる未成熟な神経細胞から発生する固形腫瘍癌です。これらは、発達中の胎児の中で自律神経系を形成する同じ細胞であり、心拍数や血圧のような自動的な機能を制御するネットワークです。この名前はその起源を反映しており、「神経」は神経に、「芽腫」は発達中の細胞の癌を意味します。
主に乳児や幼児の癌である神経芽腫は、この神経組織が存在する脊柱のどこにでも形成される可能性があります。最も一般的な部位は、副腎であり、腎臓の上に位置しています。その挙動は非常に予測不可能です。一部の乳児では、腫瘍が自然に消失したり、治療なしで良性の組織に成熟することがあります。しかし、年齢の高い子供たちでは、病気はしばしば攻撃的であり、急速に他の部位に成長・転移します。
98%以上の症例では、神経芽腫は散発的であり、胎児の発達中のランダムなエラーによって発生し、遺伝しません。これは親が何かをした結果ではなく、または親が何もしなかった結果でもなく、既知の環境要因とも関連していません。
症状と兆候の認識
神経芽腫は多くの異なる場所で発展するため、その症状は多様であり、しばしば一般的な子供の病気を模倣することがあるため、診断が難しくなります。子供が示す兆候は、腫瘍のサイズ、その場所、そして癌が転移しているかどうかに依存します。
腹部の腫瘤と腫れ
腹部にある硬く無痛の腫瘤は最も一般的な兆候の一つであり、多くの腫瘍が副腎から始まります。これにより、膨らんだお腹や食欲不振、または満腹感を訴えることがあります。腫瘍からの圧力は、便秘や説明のつかない体重減少にもつながり、通常の消化の問題と間違えられることがあります。
広範囲にわたる病気の症状
神経芽腫が広がる(転移する)と、しばしば骨や骨髄に移動します。これにより、特に夜間に骨の痛みや明らかな怪我なしに歩行困難が生じることがあります。子供たちはまた、異常にイライラしたり、疲れやすくなったり、貧血(赤血球数が少ない)によって顔色が青白くなることがあります。広範囲にわたる神経芽腫の特徴的な兆候は、目の周りに出現する暗く、あざのような円点「アライグマの目」と呼ばれるもので、癌が眼窩の近くの骨に広がることによって引き起こされます。
特定の位置における兆候
腫瘍の位置は独特な症状を引き起こすことがあります。胸部に腫瘍があると、気管を圧迫し、喘鳴や呼吸困難を引き起こすことがあります。首に見える腫瘤は、神経に干渉し、まぶたが垂れたり、一方の目の瞳孔が小さくなることがあります。稀な場合、神経芽腫は、急速で制御されない目の動き、筋肉の痙攣、そして協調の悪さが特徴的な神経学的状態である「オプソクロヌス-ミオクロヌス-アタキシア症候群(OMAS)」を引き起こすことがあります。
診断プロセス
神経芽腫が疑われる場合、医師は診断を確認し、腫瘍の特徴を特定し、転移しているかどうかを調べるために一連の検査を行います。この段階的評価は、適切な治療を計画するために不可欠です。
診断検査には通常、以下が含まれます:
- 画像検査: 医師は超音波、CT(コンピュータ断層撮影)、およびMRI(磁気共鳴画像)スキャンを使用して腫瘍の詳細な画像を取得します。これらの画像はその正確なサイズと位置を示し、重要な臓器や血管を圧迫しているかどうかを明らかにします。
- 尿と血液の検査: これらの検査は、神経芽腫細胞によって放出され、尿中に排出されるカテコールアミンと呼ばれる化学物質の高レベルをチェックします(特にHVAとVMA)。血液検査もまた貧血をチェックし、全体的な臓器機能を評価するために行われます。
- 生検: 外科医が腫瘍組織の小片を取り除き、これを病理医が顕微鏡で調べて神経芽腫であることを確認します。骨髄穿刺および生検(骨盤からサンプルを取ること)も標準的に行われ、癌がそこに転移しているかをチェックします。
- MIBGスキャン: この専門的な画像検査は神経芽腫特有のものです。MIBGと呼ばれる物質がほとんどの神経芽腫細胞に吸収され、小量の放射性ヨウ素に結合されて体内に注射されます。特別なカメラを使って体をスキャンし、原発腫瘍や癌が広がった他の部位を示す地図を作成します。
ステージ分類とリスクグループの理解
診断が確認されると、医師は癌のステージを決定し、リスクグループを割り当てます。ステージ分類は癌が体内のどこに位置しているかを示し、リスク分類は病気の可能性のある挙動を予測します。これらの分類は、治療の種類と強度を決定する最も重要な要素です。
ステージの決定
医師は、画像検査を使用して腫瘍が転移しているか、重要な体の部分(主要な血管や脊髄など)に接触しているかを確認することによってステージを決定します。転移せず、安全に除去できる局所腫瘍は、より低いステージと見なされます。癌細胞が骨、肝臓、または遠くのリンパ節などの体の遠隔部位に見つかる場合、病気は転移性(Mステージ)として分類され、最も進行したステージとされます。
腫瘍生物学の解析
生検サンプルは、腫瘍の「個性」に関する重要な手がかりを提供します。病理医は腫瘍の遺伝子と、顕微鏡で見たときの細胞の見た目(組織学)を調べます。最も重要な生物学的マーカーの一つはMYCN遺伝子です。この遺伝子のコピーが多すぎる場合(増幅状態と呼ばれる)、それは癌の成長を促すアクセルとして機能し、より侵襲的な病気を示します。他の染色体の変化も解析され、腫瘍が「好ましい」または「好ましくない」生物学を持っているかを判断します。
リスクグループの割り当て
最後に、すべての情報—子供の年齢、癌のステージ、そしてその生物学的特徴—が組み合わされて、子供が低、中、高リスクグループのいずれかに分類されます。この分類は治療計画を直接ガイドします。低リスクの患者は、手術または慎重な観察だけで済むことがあります。中リスクの患者は通常、化学療法と手術を受けます。高リスクの神経芽腫は、はるかに集中的で多段階の治療アプローチを必要とします。
治療オプションの概要
神経芽腫の治療は、各子供の特定のリスクグループに合わせて調整されます。目標は、癌を治療しつつ、病気の攻撃性に応じて治療の強度を調整することで、長期的な副作用を最小限に抑えることです。
手術
局所腫瘍に対しては、癌性の塊を除去する手術が唯一の治療法として必要となることがあります。外科医は、周囲の臓器を傷つけることなく腫瘍の可能な限り多くを取り除くことを目指します。リスクの高い場合、腫瘍を縮小するために化学療法が先に行われることが多く、完全に除去することがより安全で簡単になります。
化学療法
化学療法は、全身を循環し癌細胞を殺す強力な薬剤を使用します。これは、中リスクおよび高リスクの神経芽腫、そしてすでに転移している癌の治療の基礎です。薬剤はサイクルで投与され、治療期間の後に体が回復するための休止期間が設けられます。
放射線療法
この治療は、高エネルギーのビーム(X線など)を使用して癌細胞を破壊します。高リスクの神経芽腫に対しては、手術後に元の腫瘍のサイトに放射線がしばしば使用され、再発を防ぎます。また、癌が骨に広がった痛みのある部位を治療するためにも使用されることがあります。MIBG療法という特殊な形式は、全身の神経芽腫細胞に直接放射線を届けます。
高リスクの病気に対する先進的な治療法
高リスクの神経芽腫の治療は、長期かつ集中的な過程です。それはしばしば高用量の化学療法を行った後に幹細胞移植が行われます。このプロセスは、残っている癌細胞をdestroyしますが、同時に骨髄をも破壊し、収集しておいた子供自身の健康な幹細胞で置き換えます。移植後、患者は免疫療法を受け、これは体の免疫システムを活性化させ、残存する癌細胞を探して破壊します。これにより癌の再発の可能性が低くなります。